ELGA Opt-Out
ELGA Opt-Out
Wir haben in diesem Jahr mit der Einpflege der Laborbefunde in die ELGA gestartet und werden dies im neuen Jahr ausrollen. Damit wir nicht Laborbefunde von Patientinnen und Patienten in ELGA einpflegen, wenn sie dies nicht wollen, sind wir auf Ihre Angabe eines Opt-Outs angewiesen. Bitte markieren Sie dazu das Feld „ELGA Opt-Out“ oben rechts im Anforderungsschein.
Bitte beachten Sie, dass zu hoch angedruckte Patientendaten oder zu hoch aufgeklebte Patientenetiketten ein Opt-Out auslösen. Auch verschmierte Andrucke können ungewolltes Opt-Out herbeiführen.
Für allfällige Fragen wenden Sie sich gerne telefonisch an 05522 3480 370 oder per E-Mail an info@mzl.at.
Mit freundlichen Grüßen
Prim. Priv.-Doz. Dr. Angelika Hammerer-Lercher
Medizinisches Zentrallaboratorium
Informationen zu Patientenkopien
Informationen zu Patientenkopien
Wir wollen Sie darauf aufmerksam machen, dass personenbezogene Gesundheitsdaten einer besonderen Schutzkategorie unterliegen (DSGVO Art. 9) und daher nur auf einer zulässigen Rechtsgrundlage übermittelt werden dürfen. Eine Übermittlung an weitere Ärztinnen bzw. Ärzte ist gemäß § 51 Abs. 2 ÄrzteG 1998 nur mit Einwilligung der Patientin bzw. des Patienten zulässig.
Das Medizinische Zentrallabor hält sich strikt an diese Vorgaben und übermittelt Laborbefunde daher ausschließlich an die zuweisenden Ärztinnen und Ärzte sowie an jene Drittärztinnen und -ärzten, die in der jeweiligen Laboranforderung ausdrücklich genannt werden.
Falls Sie dennoch Laborbefunde, die Sie nicht selbst in Auftrag gegeben haben, benötigen, ersuchen wir um eine schriftliche Anfrage mit Zweck, Zeitraum und Bestätigung, dass die Patientin bzw. der Patient der Weitergabe zustimmt. Bitte senden Sie diese an: nachbestellung@mzl.at
News auf der MZL-Homepage
News auf der MZL-Homepage
Zudem haben wir auf unserer Homepage die neue Rubrik ***News*** (https://www.mzl.at/inhalte/news) eingerichtet. Dort können Sie Neuigkeiten wie Methodenänderungen, Neueinführungen und weitere relevante Themen abrufen. Wir bitten Sie regelmäßig nachzusehen.
Neuer Assay zur Bestimmung der freie Leichtketten kappa im Liquor verfügbar (08.07.25)
Neuer Assay zur Bestimmung der freie Leichtketten kappa im Liquor verfügbar
Der Nachweis oligoklonaler Banden (OCB) im Liquor galt bisher als klassischer Marker in der MS-Diagnostik. Sie zeigen eine lokale Immunaktivierung im ZNS an, sind jedoch aufwändig bei der Bestimmung und erfordern eine individuelle Auswertung durch Fachpersonal.
Die freien Leichtketten kappa (κ-FLC) im Liquor sind Produkte aktiver B-Zellen deren quantitativer Nachweis auf Grund des höheren Automatisierungsgrades eine durch aktuelle Studien belegte Alternative zu den OCB darstellt (1). So zeigt eine Metaanalyse von 32 Studien, dass der κ‑FLC‑Index die Diagnose und vor allem der Ausschluss von Multipler Sklerose (MS) ebenso gesichert ermöglicht, wie der klassische Nachweis der OCB (2).
Die Bestimmung des κ‑FLC‑Index erfolgt wie bei den OCB aus zeitgleich entnommenem Liquor (1 mL) und Serum (1 mL). Die Ergebnisse liegen innerhalb eines Werktages vor und können direkt online übertragen werden.
Internationale Fachgesellschaften diskutieren bereits, den κ‑FLC‑Index in kommende MS‑Kriterien aufzunehmen (3). Derzeit gelten in Abstimmung mit dem Uniklinikum Innsbruck folgende Grenzwerte:
· Index < 3,5: Hohe negative Vorhersagekraft → OCB Analyse entfällt, MS-Ausschluss anzunehmen
· Index ≥ 3,5: OCB nachgefordert zur weiteren Analyse
Wir verfolgen die Entwicklung und passen den Cut‑off ggf. an, sobald konsentierte Leitlinien vorliegen.
Bei Fragen zur Präanalytik oder zur Interpretation des κ‑FLC‑Index steht Ihnen das Team des MZL Feldkirch gerne zur Verfügung.
Literatur:
1. https://www.universimed.com/de/article/urologie-andrologie/kappa-freie-leichtketten-459981 (20.06.2025)
2. Hegen H, Walde J, Berek K, Arrambide G, Gnanapavan S, Kaplan B, Khalil M, Saadeh R, Teunissen C, Tumani H, Villar LM, Willrich MAV, Zetterberg H, Deisenhammer F. Cerebrospinal fluid kappa free light chains for the diagnosis of multiple sclerosis: A systematic review and meta-analysis. Mult Scler. 2023 Feb;29(2):169-181. doi: 10.1177/13524585221134213. Epub 2022 Dec 1. PMID: 36453167; PMCID: PMC9925892.
3. https://www.emjreviews.com/neurology/congress-review/the-2024-revised-mcdonald-criteria-aan-2025-highlights-j310125/ (20.06.2025)
Einstellung der Creatinkinase MB (CK-MB) Bestimmung (07.07.25)
Einstellung der Creatinkinase MB (CK-MB) Bestimmung ab 7. Juli 2025
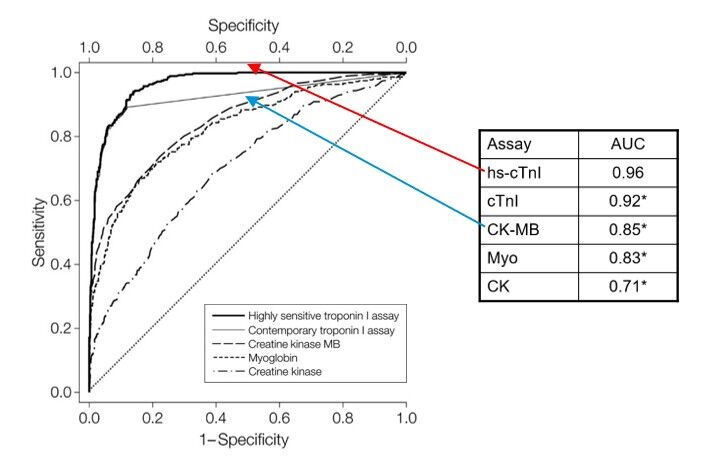
Ab 7. Juli 2025 wird im Medizinischen Zentrallaboratorium die Bestimmung der Creatinkinase MB (CK-MB) nicht mehr angeboten. Diese Entscheidung basiert auf aktuellen wissenschaftlichen Erkenntnissen und internationalen Leitlinien.
Die CK-MB wurde früher als ergänzender Laborparameter zur Troponinbestimmung bei Verdacht auf Myokardinfarkt verwendet – insbesondere vor Einführung der hochsensitiven kardialen Troponin Tests (hs-cTn). Mit der heutigen Verfügbarkeit von hs-cTn Tests ist die Bestimmung von CK-MB jedoch obsolet.
Hs-cTn Tests sind im Gegensatz zu CK-MB herzspezifisch und zeigen bereits innerhalb der ersten Stunde nach Myokardschädigung Konzentrationsanstiege. Zahlreiche Studien, darunter in Chest Pain Units, belegen die überlegene diagnostische Aussagekraft von hs-cTn gegenüber CK-MB (AUC 0.96 vs. 0.85, s. Abbildung) (1). Dementsprechend empfehlen internationale kardiologische Fachgesellschaften den Verzicht auf CK-MB für die Routinediagnostik des akuten Koronarsyndroms (2, 3).
Heute sind für die Triage von Brustschmerzpatienten schnelle Algorithmen mit Messungen von hs-cTn Tests zum Zeitpunkt 0 und nach einer oder zwei Stunden validiert. Dabei ist zu beachten, dass der Zeitintervall exakt eingehalten wird (max. Toleranz +/- 10 min) und die hs-cTn Werte im klinischen Kontext (Anamnese, EKG) interpretiert werden. Für die Diagnose ist ein dynamischer Verlauf (Anstieg/Abfall) der hs-cTn-Werte erforderlich. Der hierfür notwendige Konzentrations-Unterschied ist testspezifisch definiert und kann auch auf der IFCC Homepage eingesehen werden (4).
Bei Fragen stehen wir gerne zur Verfügung.
Literatur:
1. Keller T, et al. Serial changes in highly sensitive troponin I assay and early diagnosis of myocardial infarction. JAMA. 2011;306:2684-93.
2. Collet JP, et al. ESC Scientific Document Group. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European heart journal;42: 1289–1367.
3. Byrne RA, et al. 2023 ESC Guidelines for the management of acute coronary syndromes: Developed by the task force on the management of acute coronary syndromes of the European Society of Cardiology (ESC), European Heart Journal 2023;44:3720–3826.
Cystatin C - Ein sensitiver Marker für die Nierenfunktion (12.06.25)
Cystatin C - Ein sensitiver Marker für die Nierenfunktion
Cystatin C ist ein sensitiver Biomarker zur Beurteilung der glomerulären Filtrationsrate (GFR) und bietet in bestimmten klinischen Situationen entscheidende Vorteile gegenüber einer Kreatinin-Bestimmung.
Vorteile
Cystatin C ist ein niedermolekulares Protein, das konstant von allen kernhaltigen Zellen produziert wird. Es wird glomerulär filtriert und fast vollständig in den proximalen Tubuli rückresorbiert. Die Serumkonzentration ist weitgehend unabhängig von Muskelmasse, Geschlecht und Alter.
Cystatin C ist ein sensitiverer und spezifischerer Marker zur Beurteilung der glomerulären Filtrationsrate (GFR) als Kreatinin und eignet sich besonders in bestimmten klinischen Situationen. Eine Messung von Cystatin C ist vor allem klinisch komplexen Fällen, bei Personen mit geringer Muskelmasse sowie zur Frühdiagnostik einer Nierenfunktionsstörung indiziert. Da das Serumkreatinin häufig erst bei einem GFR-Verlust von über 50 % pathologische Werte zeigt, ist es als alleiniger Parameter zur frühzeitigen Erkennung einer Nierenfunktionsstörung (sogenannter „kreatininblinder Bereich“) nur eingeschränkt geeignet.
GFR-Berechnung nach CKD-EPI 2012
Aus dem gemessenen Cystatin-C-Wert berechnen wir die geschätzte glomeruläre Filtrationsrate (eGFR) mithilfe der international etablierten CKD-EPI-Formel (2012). Dabei werden Alter und Geschlecht der Patientin bzw. des Patienten berücksichtigt. Der berechnete eGFR-Wert auf Basis von Cystatin C wird im Befund standardmäßig ausgewiesen.
Fazit
Cystatin C ist ein wertvoller Parameter zur differenzierten und zuverlässigen Beurteilung der Nierenfunktion, insbesondere bei klinisch komplexen Fragestellungen und in der Frühdiagnostik einer Nierenfunktionsstörung.
Quellen:
Inker LA, Schmid CH, Tighiouart H, Eckfeldt JH, Feldman HI, Greene T, Kusek JW, Manzi J, Van Lente F, Zhang YL, Coresh J, Levey AS; CKD-EPI Investigators. Estimating glomerular filtration rate from serum creatinine and cystatin C. N Engl J Med. 2012 Jul 5;367(1):20-9. doi: 10.1056/NEJMoa1114248.
Fesler P, Mimran A. Estimation of glomerular filtration rate: what are the pitfalls? Curr Hypertens Rep. 2011 Apr;13(2):116-21. doi: 10.1007/s11906-010-0176-5. PMID: 21207252.
https://www.kidney.org/ckd-epi-cystatin-c-equation-2012 (26.05.2025)
Böhm, B. O., & Niederau, C. M. (Hrsg.). (2024). Klinikleitfaden Labordiagnostik (8. Aufl.). Urban & Fischer Verlag / Elsevier GmbH. ISBN: 978-3-437-21094-5
Non-HDL-Cholesterin (28.05.25)
Non-HDL-Cholesterin
Bei Anforderung von Cholesterin und HDL-Cholesterin wird ab 10. April 2025 die Berechnung des Non-HDL-Cholesterins automatisch und kostenlos durchgeführt.
Non-HDL-Cholesterin bildet alle Apo B-haltigen und stark atherogen wirksamen Lipoproteine (LDL, VLDL, IDL, Lp(a) und Chylomikronen) ab und wird aus der Differenz von Gesamt-Cholesterin und HDL-Cholesterin berechnet.
Die Berechnung wird zur Festlegung des sekundären Behandlungsziels bei lipidsenkender Therapie sowie zur Abschätzung des cardiovaskulären Risikoprofils bei Personen mit hohen Triglycerid-Werten, Diabetes mellitus, Adipositas oder sehr niedrigem LDL empfohlen.
Zwischen dem cardiovaskulärem Risikoprofil und den Laborwerten für LDL-Cholesterin, Non-HDL-Cholesterin und Apo B besteht folgender Zusammenhang:
| Zielwerte | ||
CV-Risikoprofil | LDL-Cholesterin | Non-HDL-Cholesterin | Apo B |
Sehr hoch | < 55 mg/dl | < 85 mg/dl | < 65 mg/dl |
Hoch | < 70 mg/dl | < 100 mg/dl | < 80 mg/dl |
Moderat | < 100 mg/dl | < 130 mg/dl | < 100 mg/dl |
Niedrig | < 115 mg/dl |
|
|
Clin Chem Lab Med 2020, 58(4): 496-517
PD Dr. Angelika Hammerer-Lercher ist neue Leiterin (01.03.25)
PD Dr. Angelika Hammerer-Lercher ist neue Leiterin der Med. Zentrallaboratorium GmbH

Seit dem ersten März steht Priv.-Doz. Dr. Angelika Hammerer-Lercher als neue Primaria und Geschäftsführerin an der Spitze der Medizinischen Zentrallaboratorium GmbH (MZL) in Feldkirch mit seinen Außenstandorten. Sie folgt auf Priv.-Doz. Dr. Peter Fraunberger, der das MZL fast zwei Jahrzehnte lang hervorragend geleitet und modernisiert hat und sich nun ganz seiner umfangreichen und anspruchsvollen Funktion als Medizinischer Geschäftsführer der Vorarlberger Krankenhaus-Betriebsgesellschaft mbH widmet.
Prim. Priv.-Doz. Dr. Angelika Hammerer-Lercher bringt mit umfassender Fach- und Führungserfahrung in renommierten, akkreditierten Labors – zuletzt als Chefärztin in Aarau/Schweiz – eine breite Expertise in Labordiagnostik, Wissenschaft und Management in ihre neue Funktion ein. Als gebürtige Vorarlbergerin kehrt sie nun in die Heimat zurück, um gemeinsam mit ihrem hochqualifizierten und engagierten Team von rund 160 Mitarbeitenden die Labordiagnostik kontinuierlich weiterzuentwickeln. Ihr Ziel ist es, modernste wissenschaftliche Erkenntnisse und technische Innovationen in die tägliche Praxis zu integrieren, um eine exzellente Patientenversorgung sicherzustellen. Ein wichtiges Anliegen ist ihr dabei die interdisziplinäre Zusammenarbeit mit den verschiedenen Kliniken, Instituten und niedergelassenen Ärzt:innen.
Besonderen Wert legt sie zudem auf die Förderung des Nachwuchses. Dank der vielseitigen Aus- und Weiterbildungsmöglichkeiten sowohl im spezialisierten Zentrallabor als auch an den polyvalenten Außenstandorten werden angehende biomedizinische Analytiker:innen und Laborfachärzte:innen optimal auf ihre zukünftigen Aufgaben vorbereitet.
Parallel dazu engagiert sich Priv.-Doz. Dr. Angelika Hammerer-Lercher in der Lehre und patientenzentrierten Forschung. Bereits zu Beginn ihrer Karriere an der Medizinischen Universität Innsbruck setzte sie ihren Forschungsschwerpunkt auf kardiale Marker. Dies führte sie in internationale Arbeitsgruppen und Fachkommissionen, wodurch sie national und international hervorragend vernetzt ist. In der engen Kooperation des MZL mit dem VIVIT und dem akademischen Lehrkrankenhaus Feldkirch sieht sie großes Potential, den Wissenstransfer zu stärken und die Attraktivität für Nachwuchs und Patient:innen zu steigern.
Mit Innovationskraft, wissenschaftlicher Exzellenz und einem klaren Blick für die zukünftigen Herausforderungen der Labormedizin möchte Prim. Priv.-Doz. Dr. Angelika Hammerer-Lercher das MZL nachhaltig weiterentwickeln und damit einen wesentlichen Beitrag zur erstklassigen Patientenversorgung in der Region leisten.
Fact Sheet von Primaria Priv.-Doz. Dr. Angelika Hammerer-Lercher:
Seit März 2025 Primaria und Geschäftsführerin des MZL
Expertise
- Fachärztin für Labormedizin mit mehr als 25 Jahren Erfahrung in der Labordiagnostik und langjährige Führungserfahrung als Chefärztin, Leitende Ärztin oder Oberärztin mit Co-Leitungsfunktion. Zusätzlich schweizerische FAMH Fachspezialisierung bzw. Anerkennung für die Hauptfächer Klinische Chemie, Hämatologie und das Nebenfach Immunologie. Habilitation an der Medizinischen Universität Innsbruck und an der Universität Bern.
- Wissenschaftlicher Schwerpunkt sind kardiale Biomarker und Erhebung der Umsetzung der Richtlinien bezüglich Herzmarker im Laboralltag. Hier war sie langjährig in der Working Group Cardiac Markers der European Federation of Clinical Chemistry and Laboratory Medicine (EFLM) aktiv. Aktuell arbeitet sie im Committee on Clinical Applications of Cardiac Bio-Markers (C-CB) der International Federation of clinical Chemistry and Laboratory Medicine (IFCC) mit.
- War in mehreren nationalen Gremien der Schweiz in der Fachpolitik aktiv und und pflegt ein weitreichendes Netzwerk.
- Lehre an der Universität Zürich (CAS in Labormedizin für Fachspezialisten FAMH) und der Medizinischen Universität Bern (Fachpraktikum Hämatologie für Medizinstudenten).
